Histeroscopia cirúrgica
Uma técnica ginecológica em que é possível visualizar detalhadamente a cavidade uterina, a histeroscopia, da mesma forma que permite um diagnóstico mais preciso quando comparada com os exames clássicos, revolucionou o método de tratamento de diferentes patologias femininas.
A histeroscopia moderna surgiu no início da década de 1970 para esterilização tubária. No entanto, à medida que os instrumentos foram aprimorados e modificados para facilitar a manipulação dentro da cavidade uterina, despertou para outras aplicações terapêuticas.
Nos anos 1980, o uso do histeroscópio como ferramenta terapêutica cresceu.
Hoje, o tratamento da maioria das condições uterinas que antes exigiam intervenções hospitalares é realizado em ambiente laboratorial de maneira minimamente invasiva e com melhores resultados.
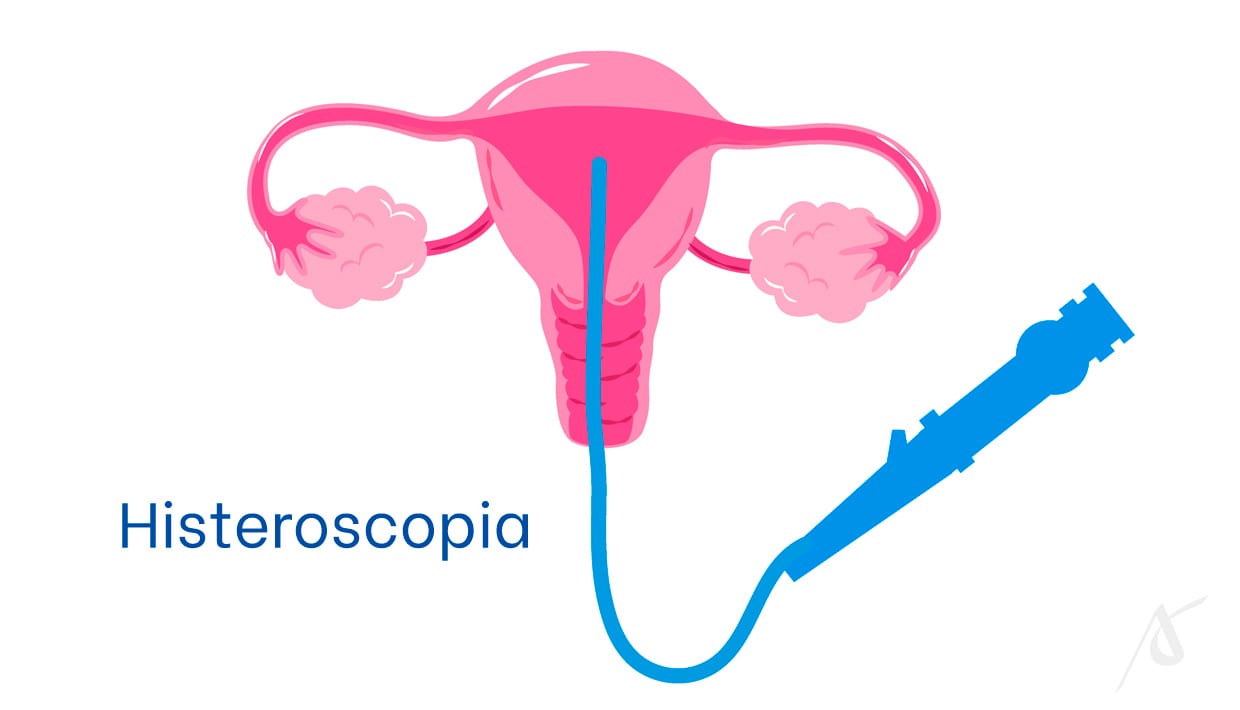
O histeroscópio, tubo ótico com sistema de iluminação e câmera acoplada, possibilita a iluminação adequada do espaço operacional e a transmissão de imagens em alta definição, em tempo real, para um monitor.
Os aparelhos modernos têm pequenos diâmetros, cerca de 5 mm, assim como os instrumentos cirúrgicos utilizados são em miniatura, como, por exemplo, tesouras e pinças.
Este texto explica a histeroscopia cirúrgica, destacando as principais indicações do procedimento, orientações pré e pós-operatórias.
Como a histeroscopia cirúrgica funciona?
A histeroscopia cirúrgica acontece em ambiente cirúrgico, geralmente com o uso de anestesia geral ou sedação. É realizado com a paciente em posição ginecológica. O histeroscópio é introduzido pela vagina e chega pelo colo uterino até a cavidade endometrial, iluminando o seu interior.
Os filamentos de fibra ótica conduzem ainda substâncias para distensão uterina, como o soro fisiológico. A câmera acoplada ao instrumento transmite imagens de alta resolução ao monitor, proporcionando o acompanhamento pelo especialista em tempo real.
Ao término do procedimento, a paciente é liberada imediatamente ou em poucas horas, se houver necessidade de observação pós-anestesia.
No entanto, para realizar a cirurgia, não pode estar menstruada, uma vez que o sangramento atrapalha a visibilidade, nem grávida nem com infecções genitais.
Por ser um procedimento simples e minimamente invasivo, a principal orientação pré-operatória é a realização de jejum de 8 horas. Pode ser prescrito um anti-inflamatório uma hora antes do procedimento, e, se houver estreitamento do canal vaginal, pode ser aplicado um comprimido para a dilatação.
Em quais casos a histeroscopia cirúrgica é indicada?
A histeroscopia cirúrgica é atualmente o tratamento padrão para diferentes patologias uterinas, que anteriormente exigiam outras intervenções cirúrgicas mais invasivas, com maiores riscos de complicações e danos. As principais incluem:
- Remoção de pólipos endometriais: permite separar os pólipos mais facilmente na totalidade da parede uterina, ao contrário das abordagens tradicionais, em que muitas vezes é separada apenas uma parte do pedículo de ancoragem, levando a novo crescimento.
- Remoção de miomas submucosos: a remoção dos miomas da mesma forma é mais segura por facilitar a distinção entre o tecido miomatoso fibroso e o miométrio, evitando os danos provocados à parede uterina.
- Remoção de sinequias: sinequias são estruturas fibrosas, como uma cicatriz, que podem aparecer após algum procedimento cirúrgico, perda gestacional ou curetagem. Com a histeroscopia, a cicatriz é retirada, reestabelecendo a anatomia normal do endométrio.
- Desobstruções nas tubas uterinas: orienta com precisão a trajetória dos cateteres diretamente para as tubas uterinas, eliminando os espasmos tubários que podem dificultar a desobstrução.
- A obstrução das tubas uterinas é uma das principais causas de infertilidade feminina, porém este procedimento é indicado em raras situações.
- Para correção de septo uterino: no útero septado, o órgão é dividido em dois por uma parede, dificultando o desenvolvimento do embrião, resultando em abortamento. O procedimento prevê a remoção da parede que provoca a divisão e a reconstituição do útero. O septo uterino é uma alteração congênita.
- Remoção de dispositivos intrauterinos (DIU): avalia as condições e localização do dispositivo, evitando traumas desnecessários ao útero, comuns a procedimentos realizados sem visualização.
- É considerada o melhor método para remoção de DIU, quando o fio não está visível e não foi possível retirar com uma pinça.
- Ablação endometrial: quando não houve resposta ao medicamento hormonal utilizado para conter sangramentos uterinos provocados por hiperplasia endometrial, miomas ou adenomiose, é realizada a ablação endometrial. Pela histeroscopia, o tecido endometrial é destruído com percentuais de sucesso bem expressivos.
- Esterilização feminina: a esterilização histeroscópica proporciona proteção anticoncepcional de longo prazo, eficaz e não hormonal, sem a necessidade de incisões cirúrgicas ou anestesia.
- Evita, dessa forma, os possíveis riscos associados à cirurgia tradicional. Porém, atualmente se questiona a segurança do procedimento, então não tem sido realizado.
- Biópsias direcionadas: é possível selecionar a área que necessita de biópsia, coletando a quantidade necessária de amostras que serão analisadas, no local desejado para análise.
Em muitos casos, diagnóstico e cirurgia são realizados em um mesmo procedimento.
Após a realização da cirurgia
Geralmente é sugerido repouso de pelo menos 24 horas após a cirurgia nos procedimentos mais simples. Nos mais complexos, o período varia de acordo com orientação médica.
A manifestação de sintomas, como cólicas abdominais, manchas avermelhadas ou sangramento leve, é normal nos primeiros dias.
Para prevenir infecções, entretanto, a abstenção sexual é aconselhada por pelo menos uma semana, ou até que exista sangramento, independentemente do procedimento realizado.
Nos casos em que a infecção ocorre, alguns sinais alertam para o problema e indicam a necessidade de procurar auxílio médico.
Entre eles, dor abdominal severa, que não alivia com o uso de analgésicos, sangramento abundante ou com coágulos, corrimento vaginal alterado, febre alta e calafrio.